地域の皆さん、こんにちは。今年のGWは夜に雪が降る日もあり、さすが旭川だな、と苦笑いした方も多いのではないでしょうか。
それでも近頃はずいぶん暖かく、いよいよ春本番という景色になってきました。早朝から作業されている農家の皆さんには、本当に頭が下がります。
旭川の医療、これからどうなる?
― 北海道病院協会研修会に参加してきました ―
先日、北海道病院協会旭川支部の研修会に参加してきました。テーマは「新たな地域医療構想について」。北海道保健福祉部の方が講演され、国が示す公的データをもとに、旭川を含む道北地域の医療提供体制が今後どう変わっていくのか、というお話でした。
少し専門的な内容も含まれていましたが、皆さんの暮らしに直結する大切な話ですので、ダイジェスト版としてお伝えしたいと思います。
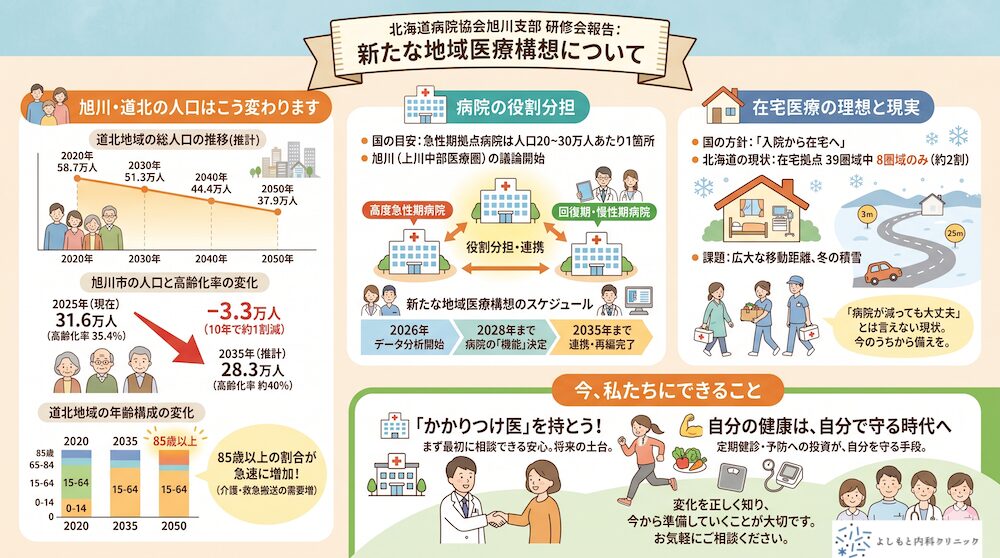
旭川・道北の人口はこう変わります
まずは国の将来推計データです。道北地域(旭川を中心とする上川・留萌・宗谷など)の人口は、今後30年間で大きく減少していきます。
注目していただきたいのは、85歳以上の方の割合が急速に増えるという点です。85歳以上になると介護保険の認定率は約6割に達し、救急搬送される方も増えていきます。一方で、それを支える働く世代は減り続けます。
国が進めようとしている「病院の役割分担」
国は2040年とその先を見据えて、病院の役割をより明確に分ける方針を打ち出しています。
国の目安:「急性期の拠点病院は人口20〜30万人あたりに1箇所」
旭川(上川中部医療圏)は人口約31万人。現在5つの大きな基幹病院がありますが、将来的にはそれぞれの「得意分野」をより明確にしていく議論が始まります。
すぐに統廃合が起こるわけではありませんが、以下のスケジュールが国から示されています。
私の率直な感想としては、この議論は非常にデリケートであり、実際に計画通り進むかどうかは未知数です。ただ、人口構造の変化は計画が進もうが進むまいが確実にやってくるわけですから、「今の体制がずっと続く」と思い込まないほうがよいだろうと感じています。
在宅医療の理想と現実
国は「入院から在宅へ」という方向性を掲げています。しかし正直なところ、北海道の現状はまだ厳しいと言わざるを得ません。
多くの地域で在宅医療の受け皿づくりはまだこれからの段階です
特に北海道は冬の積雪や広大な移動距離の問題があり、全国一律の在宅推進政策がそのまま当てはまるとは限りません。
そしてもうひとつ知っておいていただきたいのが、在宅医療で提供できることの「限界」です。クリニックに来ていただければ、血液検査やレントゲン、エコーなど、ある程度の設備を使った診療が可能です。しかし訪問診療では、持っていけるのはポータブルの血圧計程度。基本的には問診・視診・聴診と、せいぜい点滴くらいが現実的な範囲です。
さらに、クリニックであれば1日に何十人もの方を診ることができますが、訪問診療は移動時間を含めると1日に診られる人数が大きく限られます。同じ「医療」という言葉でも、外来と在宅ではコスト構造がまったく異なるのです。
在宅医療の充実は理想的ではあるものの、現時点で「病院が減っても在宅があるから大丈夫」とはとても言えない状況です。「いざというとき頼れる場所」が将来も確実にあるとは限らない ― そういう前提で、今から備えておくことが大切だと感じています。
今、私たちにできること
変化を止めることはできませんが、備えることはできます。皆さんにお願いしたいことを2つ、お伝えさせてください。
「通い続ける」ことの本当の意味
ここで、日々の診療で感じていることを少しだけお話しさせてください。
高血圧や糖尿病で通院されている方の中に、「仕事が忙しいから」「自覚症状がないから」と、ある日ふっと通院をやめてしまう方がいらっしゃいます。特に働き盛りの世代に多く、私たちとしてはとても心配しています。
血圧や血糖値は、管理をやめたからといってすぐに症状が出るわけではありません。しかし、コントロール不良の期間が長くなればなるほど、脳卒中や心筋梗塞、腎不全といった重大なイベントのリスクは確実に積み上がっていきます。
そして、いざそうしたイベントが起きたとき ― 救急搬送、入院、手術、リハビリと、必要になるのはまさに今後縮小していく「急性期の高次医療」です。その頃には今よりも病院の受け入れ余力が限られているかもしれません。
逆に言えば、クリニックに定期的に通い、血圧や血糖をコントロールし続けることは、将来「急性期の病院にお世話にならずに済む」最大の手段です。地味に思えるかもしれませんが、1〜2ヶ月に一度の通院と毎日のお薬が、10年後・20年後のご自身の人生を大きく左右します。
ただし、正直に申し上げると ―「なんとなく来ているだけ」では十分とは言えません。処方されたお薬を飲まない、生活習慣を何も変えない、検査結果を聞いても他人事…というままでは、通院していても数値は改善しませんし、イベントのリスクも下がりません。
私たち医療者は、皆さんの身体のデータを見て、薬を調整し、アドバイスをすることはできます。でも、実際に毎日の生活の中で行動するのは、ご本人しかいないのです。
「通院を続ける」ことは、未来の自分を守る投資です。
ただしそれは、医師と一緒に自分の健康に向き合う覚悟とセットです。
…とはいえ、清水の舞台から飛び降りるような大げさな覚悟は求めていません。「今日の血圧いくつだったかな」と気にかけてみる、「先生に言われた薬、ちゃんと飲んでみるか」と思い直す ― まずはその程度で十分です。
私たちは「お客様を待つサービス業」ではなく、患者さんと一緒に病気に立ち向かう「パートナー」でありたいと思っています。パートナーですから、たまにはご本人さんにとって耳の痛いことを指導する場面もあったりします。でもそれは、皆さんの10年後、20年後を本気で心配しているからです。
当院に限った話ではありませんが、もしこれを読んでいて実は途中で通院をやめてしまっていた、なんて方がいれば少しでも早く治療に向き合い、一緒に健康を増進していきましょう。
おわりに
研修会に参加して、旭川の医療がこれから大きな転換期を迎えることを改めて実感しました。不安を煽るつもりはまったくありませんが、「知らなかった」ということが一番もったいないと思っています。
変化は急には起こりませんが、確実に進んでいきます。私たちクリニックも、地域の皆さんの健康を支えるパートナーとして、変化に対応しながら診療を続けてまいります。
何か気になることがあれば、どうぞお気軽にご相談ください。

本日も最後までお読みいただき、ありがとうございました。