JSH2025で何が変わったか
今回のガイドライン改訂のポイントは大きく3つあります。
JSH2019では年齢や合併症ごとに目標値が分かれていましたが、JSH2025では原則すべての患者さんで診察室血圧130/80mmHg未満(家庭血圧125/75mmHg未満)に統一されました。75歳以上の高齢者にも同じ目標が基本です。ただし、めまいやふらつき、フレイル(虚弱)傾向がある方などでは個別に調整します。
JSH2019では第一選択薬から外れていたβ遮断薬が、JSH2025ではG1降圧薬(主要降圧薬)に復帰しました。特にビソプロロールとカルベジロールの有用性と安全性が再評価されています。
降圧薬がG1(主要降圧薬5種類)とG2(ARNI・MR拮抗薬)にグループ分けされ、単剤で効果不十分なら速やかに2剤・3剤併用へ進む治療ステップが明確に示されました。
降圧薬の治療ステップ(JSH2025)
JSH2025では、以下のようなステップで治療を進めることが推奨されています。
から1剤選択
またはG2降圧薬
(ARNI・MR拮抗薬)追加
それでも不十分なら
専門医へ紹介
ここで重要になるのが、2剤・3剤を1錠にまとめた「配合剤」です。
配合剤(合剤)を使う意味
相乗効果による優れた降圧作用
ARBは血管拡張を促進し、カルシウム拮抗薬(CCB)は血管平滑筋の弛緩を促すことで血圧を効果的に低下させます。利尿薬は体液量を調整し心負荷を軽減します。これらの薬剤を組み合わせることで、それぞれの作用を補完し合い、単剤治療よりも高い降圧効果が得られます。
副作用の軽減
各薬剤の作用が相互補完的であるため、単剤使用時に見られる副作用を相殺できる場合があります。たとえば、利尿薬による低カリウム血症はARBによるカリウム保持作用で補われることがあります。
アドヒアランス(治療継続率)の向上
複数の薬剤を1錠にまとめることで、服薬の煩雑さを軽減し、治療継続率を高めます。JSH2025でも、降圧目標の達成率向上のために配合剤の活用が推奨されています。日本の降圧目標達成率はわずか約27%と先進国の中でも低い水準にあり、「飲みやすさ」は治療成績を左右する大切な要素です。
従来の配合剤はG1降圧薬同士の組み合わせが主流でしたが、JSH2025ではG2降圧薬としてARNI(アンジオテンシン受容体ネプリライシン阻害薬:エンレスト®)がステップ2で使用できる選択肢として位置づけられました。ARNIはARBの作用に加え、ナトリウム利尿ペプチド系の増強作用を持ち、心不全合併例を中心に注目されています。
閑話休題 ── この「ARNI」、皆さんはどう読みますか? 私は「エー・アール・エヌ・アイ」とアルファベット読みが口に馴染んでいるのですが、英語圏の循環器領域では「アーニー(Arnie)」とまるで人の名前のように呼ばれることがあります。海外の学会発表で「アーニーを使って…」と聞くと一瞬誰の話?となりますが、薬の略称がニックネーム化するのは親しみの裏返しかも知れません。
主な降圧薬配合剤の一覧と薬価
2026年3月現在、日本で使用されている主な降圧薬配合剤を3つのカテゴリーに分けてご紹介します。薬価は先発品のもので、1錠あたりの価格(自己負担額ではありません)を記載しています。後発品(ジェネリック)がある場合はさらに安価になります。
| カテゴリー | 先発品名 | ARB成分 | 配合成分 | 先発品 薬価 (1錠/円) |
後発品 あり |
|---|---|---|---|---|---|
| ① ARB + カルシウム拮抗薬(CCB) | |||||
| ARB + CCB |
エックスフォージ | バルサルタン 80mg | アムロジピン 5mg | 約56円 | ○ |
| ユニシア配合錠LD | カンデサルタン 8mg | アムロジピン 2.5mg | 約55円 | ○ | |
| ユニシア配合錠HD | カンデサルタン 8mg | アムロジピン 5mg | 約72円 | ○ | |
| ミカムロ配合錠AP | テルミサルタン 40mg | アムロジピン 5mg | 約62円 | ○ | |
| ミカムロ配合錠BP | テルミサルタン 80mg | アムロジピン 5mg | 約80円 | ○ | |
| アイミクス配合錠LD | イルベサルタン 100mg | アムロジピン 5mg | 約72円 | ○ | |
| アイミクス配合錠HD | イルベサルタン 100mg | アムロジピン 10mg | 約93円 | ○ | |
| ザクラス配合錠LD | アジルサルタン 20mg | アムロジピン 2.5mg | 約67円 | ○ | |
| ザクラス配合錠HD | アジルサルタン 20mg | アムロジピン 5mg | 約77円 | ○ | |
| ② ARB + サイアザイド系利尿薬 | |||||
| ARB + 利尿薬 |
プレミネント配合錠LD | ロサルタン 50mg | HCTZ 12.5mg | 約48円 | ○ |
| プレミネント配合錠HD | ロサルタン 100mg | HCTZ 12.5mg | 約68円 | ○ | |
| エカード配合錠LD | カンデサルタン 4mg | HCTZ 6.25mg | 約43円 | ○ | |
| エカード配合錠HD | カンデサルタン 8mg | HCTZ 6.25mg | 約62円 | ○ | |
| ③ ARB + ネプリライシン阻害薬(ARNI)※G2降圧薬 | |||||
| ARNI | エンレスト®錠 | サクビトリルバルサルタン 50mg / 100mg / 200mg / 400mg |
約35〜136円 (規格により異なる) |
× | |
※薬価は2026年3月時点の概算です。薬価改定(2026年4月施行)により変動する可能性があります。後発品はさらに低価格(先発品の3〜5割程度)のものが多く、HCTZ=ヒドロクロロチアジドの略です。なお、上記のほかにARB+CCB+利尿薬の3剤配合錠(ミカトリオ®等)やCCB+スタチンの配合剤(カデュエット®等)も存在しますが、使用頻度が比較的低いため今回は割愛しています。
上の一覧をご覧いただくと、心臓や腎臓を守り、脳卒中を防ぐための薬が1錠あたり数十円 ── 後発品では10円台のものもあります。毎日1錠飲んでも月に数百円程度です。命を守るための薬がこの価格で手に入ることは、日本の医療制度と製薬企業の努力のたまものであり、率直にありがたいことだと思っています。
ただし、この「当たり前」がいつまで続くかは、楽観視できません。皆さまご存じの通り、原材料費やエネルギーコストの高騰が続くなか、薬価は改定のたびに引き下げられる傾向にあります。後発品メーカーの中には、採算が合わず製造を縮小・撤退する企業も出てきており、実際にここ数年、降圧薬を含む後発品の供給不安や限定出荷が繰り返されています。「安くて当然」ではなく、適正な価格で安定供給が維持される仕組みがなければ、必要な薬が手に入らない事態も現実として起こり得ます。患者さんにも、こうした医薬品を取り巻く構造的な課題を知っておいていただければと思います。
家庭血圧の測定がますます重要に
JSH2025では、家庭血圧が治療方針の決定においてこれまで以上に中心的な役割を果たすとされています。その理由は明確で、診察室では「白衣高血圧」の影響を受けやすく、日常の実態が反映されにくいためです。逆に、診察室では正常なのに自宅で高い「仮面高血圧」を見逃さないためにも、家庭での測定は不可欠です。
ガイドラインでは、朝(起床後1時間以内・排尿後・朝食前・服薬前)と夜(就寝前)の1日2回、座位で1〜2分安静にしてから測定することが推奨されています。測定値は記録し、受診時に持参いただくと治療方針を立てるうえで非常に役立ちます。
ただ、実際の生活では「朝は起きてすぐバタバタ」「夜勤がある」など、教科書通りのタイミングが難しい方も多いと思います。大事なのは完璧な測り方より、ご自身の生活リズムの中で無理なく続けられることです。「毎朝この時間帯に測る」というように、だいたい同じ条件で継続して測定できていれば、血圧の傾向は十分に把握できます。「測り方が完璧でないから測らない」よりも「多少ずれても毎日測る」ほうが、はるかに価値のあるデータになります。
「白衣高血圧だから大丈夫」とは限らない
家庭血圧が重要であることは間違いありませんが、もうひとつ知っておいていただきたいことがあります。それは、診察室血圧と家庭血圧の「差」が大きいこと自体がリスクになり得るという点です。
たとえば、家庭血圧が収縮期120mmHg程度なのに、来院するたびに160mmHg前後になる方がいらっしゃいます。従来、このような「白衣高血圧」は治療不要で経過観察とされてきました。しかし近年の研究では、そう単純な話ではないことがわかってきています。
2019年にAnn Intern Med誌に掲載されたCohenらによるシステマティックレビュー・メタ解析(27研究・約64,000人)では、未治療の白衣高血圧は、正常血圧と比較して心血管イベントのリスクが約1.36倍、総死亡リスクが約1.33倍、心血管死亡リスクは約2.09倍と報告されました(Cohen JB, et al. Ann Intern Med 2019; 170: 853-862)。
つまり「家で測ると正常だから安心」とは言い切れないということです。診察室でたびたび血圧が著明に上昇するということは、ストレスや環境変化に対する血圧の反応性(血圧変動性)が大きいことを意味しており、それ自体が血管への負荷として蓄積していく可能性があります。また、白衣高血圧の方は将来的に持続性高血圧へ移行するリスクも高いことがわかっています。
当院では、家庭血圧の記録と来院時の血圧を毎回比較しています。「家では低いんだけどなぁ」という方でも、その乖離の程度や持続の仕方によっては、経過観察ではなく介入を検討すべきケースもあると考えています。家庭血圧だけでなく、来院時の血圧も含めた「全体像」で判断することが大切です。
高血圧が腎機能を低下させていく ── eGFR slopeという「傾き」の話
ここで少し視点を変えて、高血圧と腎臓の関係についてお話しします。降圧薬の話をしているこのブログで腎臓?と思われるかも知れませんが、高血圧治療の目的を理解するうえで非常に大切な話です。
健診で「eGFR」という数値を見たことがある方は多いと思います。eGFRは腎臓がどれだけ働いているかを示す指標で、年齢とともに緩やかに低下するのが自然な経過です。健康な方では年間0.5〜1mL/分/1.73m²程度の低下で済みますが、高血圧や糖尿病があると、この低下スピードが加速します。このeGFRが年間どれくらいのペースで下がっているかを「eGFR slope(スロープ)」と呼び、腎臓の将来を予測する重要なマーカーとして近年注目されています。
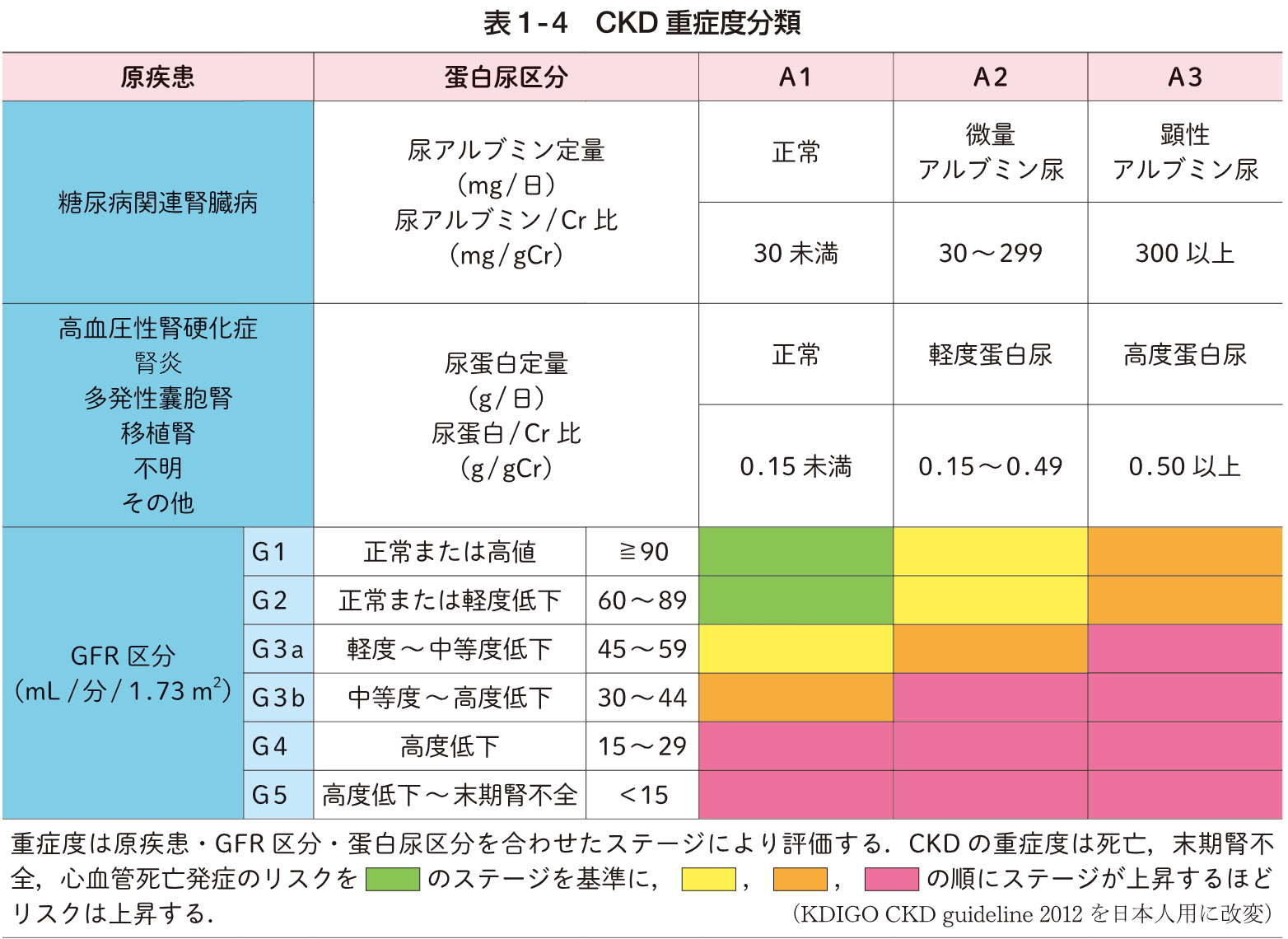
日本透析医学会の統計(JRDR 2024年末)によると、新たに透析を始めた方の原疾患は糖尿病性腎症が第1位(37.6%)ですが、第2位の腎硬化症(19.1%)が持続的に増加しています。腎硬化症とは、長期間の高血圧によって腎臓の細い動脈が硬くなり、腎機能が徐々に失われていく状態です。2019年には慢性糸球体腎炎を追い抜いて第2位になって以降、その差は開き続けています。
一方で、糖尿病性腎症の割合は近年むしろ減少傾向にあります。SGLT2阻害薬など新しい治療薬の普及も一因と考えられますが、見方を変えれば、高血圧の管理不十分による腎硬化症が相対的にも絶対的にも存在感を増しているということです。高血圧による心不全と腎不全の「パンデミック」が静かに進行しつつある ── これは決して大袈裟な表現ではありません。
高血圧を放置するということは、毎日毎日、腎臓の細い血管に過剰な圧力をかけ続けるということです。自覚症状は長い間出ません。しかし、eGFRの傾きは着実に急になり、ある日気がついたときには「透析を考えましょう」という話になりかねません。
当院では採血のたびにeGFRの推移を確認し、低下のスピードが加速していないかをチェックしています。血圧の数字だけでなく、「その血圧が腎臓にどう影響しているか」を一緒に見ていくことが、テーラーメイド治療の本質だと考えています。降圧薬の選択にもeGFRの傾きは大いに関係してきます。
生活習慣の改善は薬と同じくらい大切
JSH2025では「減塩は薬と同じくらい効く」と明記され、1日6g未満の食塩摂取が推奨されています。また、有酸素運動に加えて筋力トレーニングも血圧を下げる方法として新たに明記されました。薬物療法と並行して、あるいは薬物療法の前に、生活習慣の改善に取り組むことが治療の柱として位置づけられています。
ちなみに、2024年に発表された欧州心臓病学会(ESC)の高血圧管理ガイドラインでは、ナトリウム摂取量を1日2g未満(食塩換算で約5g未満)に抑えることがClass I(最高レベル)で推奨されています。日本のJSH2025の「食塩6g未満」でも十分に厳しく感じる方が多いと思いますが、国際的にはさらに厳格な基準が示されているのが現状です。
とはいえ、味噌汁、漬物、醤油、出汁文化 ── 日本食は塩分と切っても切れない関係にあることも事実です。これを全否定してしまっては、食事そのものが苦痛になり、治療の継続はおろか生活の質(QOL)まで損なわれてしまいます。大切なのは「好きなものを食べる」ことと「健康を守る」ことを対立させるのではなく、両立させる工夫です。たとえば、出汁をしっかり効かせることで塩分を減らしても満足感を得る、汁物は具だくさんにして汁の量自体を減らす、醤油は「かける」から「つける」に変える ── こうした小さな工夫の積み重ねが、数字以上の意味を持ちます。美味しく食べながら血圧を管理できる方法を、一緒に考えていきましょう。
まとめ
高血圧症の治療は、患者さん一人ひとりの生活や病態に合わせたテーラーメイド治療です。JSH2025では診察室での降圧目標が130/80mmHg未満に統一され、よりシンプルで分かりやすい方針が示されました。
当院では、患者さんの家庭血圧や背景疾患を踏まえて、最適な降圧薬の組み合わせを一緒に考えていきます。血圧が気になる方、お薬の見直しを検討されたい方は、お気軽にご相談ください。
いかがでしたか。隣の方と全く同じ治療薬が処方されるケースは実は非常に稀です。それだけ、高血圧症の薬物治療は「あなたのための治療」なんです。気になることがあれば、遠慮なく診察時にお尋ねください。
参考文献(クリックで展開)
ガイドライン
- 日本高血圧学会.「高血圧管理・治療ガイドライン2025(JSH2025)」ライフサイエンス出版, 2025年8月.
https://www.jpnsh.jp/guideline.html - 日本高血圧学会.「高血圧治療ガイドライン2019(JSH2019)」ライフサイエンス出版, 2019年.
- 日本腎臓学会.「CKD診療ガイド2024」東京医学社, 2024年.
- McEvoy JW, McCarthy S, Bruno JG, et al. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. Eur Heart J. 2024;45(38):3912-4018.
doi: 10.1093/eurheartj/ehae178
白衣高血圧・血圧変動性
- Cohen JB, Lotito MJ, Trivedi UK, et al. Cardiovascular Events and Mortality in White Coat Hypertension: A Systematic Review and Meta-analysis. Ann Intern Med. 2019;170(12):853-862.
PubMed: 31181575 - Townsend RR, Cohen JB. An Updated Meta-analysis of White Coat Hypertension and Mortality. J Hum Hypertens. 2025;39:595-597.
doi: 10.1038/s41371-025-01041-5 - Briasoulis A, Androulakis E, et al. White-coat hypertension and cardiovascular events: a meta-analysis. J Hypertens. 2016;34(4):593-599.
PubMed: 26734955
透析統計(JRDR)
- 日本透析医学会. わが国の慢性透析療法の現況(2024年12月31日現在). 透析会誌. 2025;58(12):524-.
J-STAGE - 日本透析医学会. わが国の慢性透析療法の現況(2023年12月31日現在). 透析会誌. 2024;57(12):543-.
J-STAGE
JSH2025関連解説
- 大屋祐輔, 苅尾七臣. 全年齢で130/80mmHg未満を目標に ──『高血圧管理・治療ガイドライン2025』発刊. ケアネット, 2025年9月8日.
CareNet






地域のみなさま、こんにちは!院長よしもとです。2025年8月に「高血圧管理・治療ガイドライン2025(JSH2025)」が発刊されました。6年ぶりの大改訂です。今回は、このJSH2025の変更点を踏まえつつ、降圧薬の配合剤についてあらためて解説します。前回の降圧薬の基本解説と合わせてお読みいただくと、より理解が深まると思います。